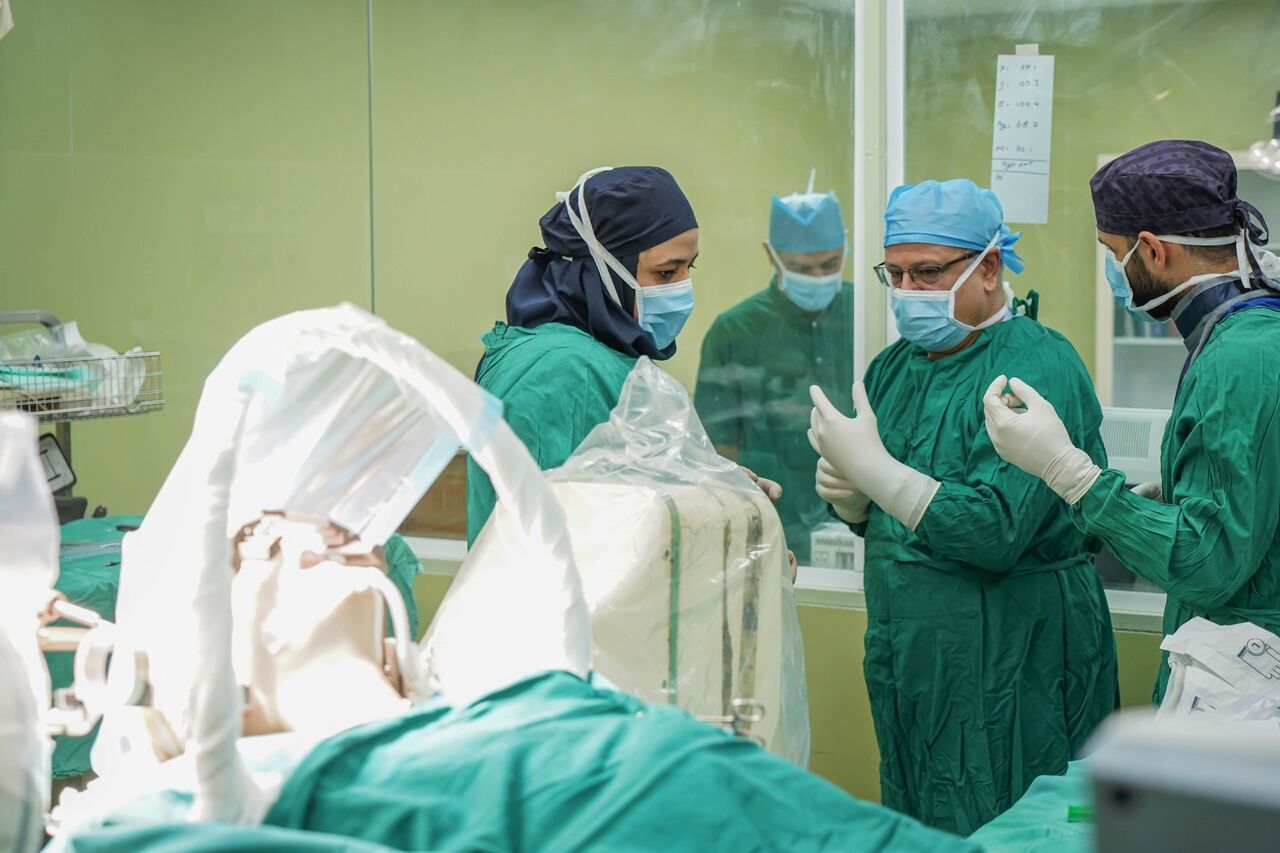
به گزارش سلامت نیوز از دانشگاه علوم پزشکی شهید بهشتی، دکتر علیرضا زالی جراح مغز و اعصاب ضمن اعلام این خبر درباره این جراحی توضیح داد: در سالهای اخیر یکی از روشهای نوآورانه که برای درمان تشنجهای مقاوم به درمان طبی صورت میگیرد تحریک قسمتهای عمقی مغز است.
وی با بیان اینکه این بیمار بر اساس چندین جلسه مشورتی یک تیم متخصص برای این جراحی انتخاب شده است، افزود: در این نوع اعمال جراحی اگر بتوانیم کانون تشنج را خارج میکنیم اما به دلیل اینکه ضایعه وی در نزدیکی مرکز تکلم قرار داشت، امکان برداشتن این ناحیه ممکن نبود و به همین دلیل درمان از طریق روش تحریک عمقی مغز صورت گرفت.
زالی با بیان اینکه بیمار از دو سال قبل دچار حملات تشنج میشد، یادآور شد: از هفت ماه قبل این تشنجها افزایش پیدا کرده بود و انواع داروها برای کنترل تشنجها برای او مورد استفاده قرار گرفت که نتیجه آنها موفقیت آمیز نبود.
وی درباره فرایند انتخاب این روش برای درمان این بیمار توضیح داد: بعد از بررسی های مفصل از جمله «ام آر آی» عملکردی برای نشان دادن قسمتهای مختلف مغز، انجام نوارمغزهای متعدد و همچنین مانیتورینگ چندین روزه، نهایتا این بیمار توسط همکاران فوق تخصص تشنج این بیمارستان برای این عمل جراحی انتخاب شد.
زالی با اشاره به اینکه تا پیش از این الکترودهای مخصوص در ایران برای این عمل جراحی تشنج وجود نداشت، افزود: از وزارت بهداشت، به ویژه هیات امنای ارزی تشکر ویژه میکنیم که با همت آنان توانستیم این الکترودها را به ایران وارد کنیم تا امکان این جراحی محقق شود.
رییس دانشگاه علوم پزشکی شهید بهشتی خاطرنشان کرد: خوشبختانه با توجه به اینکه بیمه سلامت این بیماری را جز بیماریهای خاص قرار داده است، انجام این عمل جراحی در بیمارستانهای دولتی از نظر تهیه الکترودها رایگان خواهد بود و هزینههای این جراحی تحت پوشش بیمه سلامت کشور قرار دارد.
وی یادآور شد: البته در بیمارستان شهدای تجریش انواع عملهای جراحی تحریک عمقی مغز برای بیماران مبتلا به پارکینسون، اختلالات حرکتی، بیماریهای روانپزشکی مقاوم به درمان، اختلالات حرکتی و موارد دیگر انجام شده بود، اما در مورد تشنج چون این الکترودها در ایران نبود، این عمل انجام نمیشد.
زالی درباره وضعیت بیهوشی بیمار در حین جراحی توضیح داد: این عمل از نظر بیهوشی حالت بینابینی دارد زیرا ممکن است در قسمت هایی از عمل به همکاری بیمار نیاز داشته باشیم. خوشبختانه تیم بیهوشی مستقر در این بیمارستان در رابطه با عمل های تحریک عمقی مغز تجارب بسیار خوبی دارند.
وی با تاکید بر اینکه این جراحی یک کار تیمی است، بیان کرد: در این جراحی متخصص بیهوشی، متخصص مغز و اعصاب، فوق تخصص تشنج و جراحان مغز و اعصاب در کنار هم کار میکنند؛ همچنین در حین عمل حضور متخصص نورولوژی و فوق تخصص تشنج بسیار ضروری است تا جراح را در حین عمل هدایت کنند. حضور مستمر متخصص بیهوشی برای چک کردن پارامترهای مختلف نیز بسیار اهمیت دارد و خوشحالیم در گروی یک کار تیمی انتخاب این بیمار انجام شد.
دکتر فائزه موسویان متخصص مغز و اعصاب و فلوشیپ صرع نیز درباره این جراحی اظهار کرد: بیمار یک فرد مبتلا به صرع کانونی مقاوم به درمان دارویی است که با استفاده از یک روش جدید به نام DBS مورد جراحی قرار گرفت.
وی افزود: متاسفانه در تعداد تشنجهای این بیمار علی رغم مصرف داروهای متعدد تغییری ایجاد نشد و با توجه به مقاومت دارویی، کاندید جراحی epilepsy شد، اما با توجه به اینکه ضایعه وی در سمت چپ و نزدیک مرکز تکلم قرار دارد، امکان برداشتن ناحیه ایجاد کننده تشنج وجود نداشت و بنابر این بیمار کاندید DBS شد.
موسویان افزود: این کیس در کمیسیونهای متعددی توسط همکاران جراح اعصاب از جمله استاد زالی، استاد اشرافی و استاد حرفهدوست مورد بررسی قرار گرفت و پس از بررسی ام آر آی و دادههای نوار مغز کاندید تعبیه DBS در هسته قدامی تالاموس شد.
وی درباره اهمیت این جراحی توضیح داد: با توجه به اینکه انجام این جراحی به دقت بالایی نیاز دارد و این کار در کل دنیا بسیار جدید است و در ایران هم بسیار روش جدیدی است، این کار خاص تلقی میشود و برای ما اهمیت بالایی دارد به همین خاطر در انتخاب کیس و انجام روش جراحی دقت بالایی شده است و از کمک همکارانی که تجربه بالایی داشتهاند استفاده کردیم تا بتوانیم به بهترین شکل آن را انجام دهیم.
موسویان درباره نحوه عملکرد این الکترودها توضیح داد: در مواردی که دستگاه DBS برای بیمار طراحی میشود، ابتدا دستگاه باید چند هفته خاموش باشد تا مغز و دستگاه آمادگی لازم را پیدا کند و محل جراحی ترمیم شود و بعد از چهار هفته دستگاه با تنظیمات مخصوص روشن شود.
وی درباره زمان بهبود علائم تشنجها توضیح داد: انتظار داریم در ماههای اول تا حدود ۴۰ تا ۵۰ درصد اثر دستگاه و کاهش تعداد تشنجها را ببینیم، اما به تدریج با تغییر تنظیمات دستگاه که ممکن است چهار تا شش ماه طول بکشد، قطعا کنترل بهتری انتظار میرود و در طولانی مدت طی پنج سال ممکن است تا ۷۵ درصد کاهش تعداد تشنجها را در بیمار شاهد باشیم.
وی با بیان اینکه در مواردی گزارش شده است که تشنجها به طور کامل کنترل شدهاند، گفت: بنابراین اثر این دستگاه در طولانی مدت افزایش پیدا میکند و ما به تدریج با تعاملی که با بیمار داریم و با توجه به تعداد تشنجها به صورت ماهانه تنظیمات دستگاه را مشخص میکنیم.
فرزاد اشرافی متخصص مغز و اعصاب نیز درباره این جراحی توضیح داد: بیماری ۷۰ درصد مبتلایان به صرع با دارو کنترل میشود اما بیماری ۳۰ درصد آنها از طریق دارو غیرقابل کنترل است و باید از طریق جراحی درمان آنها دنبال شود.
وی با بیان اینکه این الکترود در ابعاد بسیار کوچکی در مغز بیمار قرار داده میشود، گفت: هزینه این جراحی به دلیل الکترود بالاست که خوشبختانه در ایران هزینه آن را بیمه پوشش میدهد.
وی ادامه داد: هزینه این جراحی در کشورهای ارروپایی، آمریکا و استرالیا بسیار بالاست و چیزی بین ۳۰ تا ۴۰ هزار دلار برای بیمار هزینه دارد.
این متخصص با بیان اینکه خوشبختانه در کشورما با توجه به حمایتهای هئیت امنای ارزی و بیمه این جراحی هزینه بالایی برای بیمار ندارد، گفت: بیمارستان شهدای تجریش در عملهای جراحی پارکینسون و اختلالات حرکتی پیشتاز است و این بیمار اولین موردی است که برای درمان صرع مقاوم به درمان دارویی تحت جراحی کاشت الکترود قرار میگیرد.












نظر شما